COLETA DE DADOS
Constitui no primeiro passo para definição de condutas e das intervenções necessárias e, de acordo com as necessidades de quem está sob o cuidado. A coleta de dados é a base que favorece maior precisão ao PE.
EXAME FÍSICO
O exame físico permite uma avaliação das condições clínicas que possam contra indicar a doação e/ou subsidiar a solicitação de exames laboratoriais, dirimindo dúvidas sobre a elegibilidade do doador, além de avaliar a compatibilidade das dimensões dos órgãos a serem doados com o biotipo do receptor. É uma parte muito importante da semiologia, mas, muitas vezes, é passado despercebido.
As principais características a serem exploradas no exame físico dos potenciais doadores são presença de cicatrizes, de sinais de punções por uso de drogas ilícitas, lesões traumáticas, tatuagens, massas/linfonodomegalias, neoplasias cutâneas ou cicatrizes de intervenções cirúrgicas antigas. Além disso, deve-se ainda buscar os dados de:
- Identificação
- Idade
- Dados antropométricos: peso e altura
- Classificação ABO
- Parâmetros vitais: frequência e ritmo cardíaco, pressão arterial média invasiva, pressão venosa central, diurese e temperatura esofágica.
Destaca-se, ainda, que cuidar de um PD é semelhante a cuidar de um paciente crítico, portanto o enfermeiro deve deter um olhar minucioso no exame físico como um todo.
AVALIAR:
- Presença de infecção grave ou não tratada;
- Doença conhecida no órgão a ser doado;
- Ausência de neoplasia maligna;
- Sorologias negativas para doenças infecciosas como Hepatite B e C, AIDS e outras, considerando as especificidades regionais tais como: sífilis, doença de Chagas, citomegalovírus e outras, que não constituem contra-indicações absolutas;
- Uso de drogas vasoativas em altas doses e/ou história de instabilidade hemodinâmica prolongada;
- Alterações laboratoriais que sugiram lesão significativa do órgão doador, tais como aumento de ureia e creatinina, marcadores cardíacos, transaminases e sódio plasmático, que comprovadamente estão relacionadas com menor sobrevida do enxerto.
O paciente em ME pode exibir vários distúrbios detectáveis por exames clínicos e laboratoriais, os quais devem ser imediatamente corrigidos. Na tentativa de obtenção de órgãos em boas condições de perfusão para transplante, devem-se corrigir as manifestações da ME que resultam na instabilidade hemodinâmica.
Os distúrbios mais comuns são: hipernatremia, hipocalemia, hipomagnesemia, hipofosfatemia e hipocalcemia.
- Hipovolemia é a causa mais comum de instabilidade hemodinâmica e pode ocorrer nas fases de reanimação encefálica ou como consequência de diabetes insípido;
- Hiperglicemia pode ocorrer em decorrência de resposta ao estresse e à resistência periférica à insulina;
- Hipotermia, muitas vezes intensa, aparece em consequência da falta de controle central e da grande infusão de fluidos, levando à bradicardia e depressão do miocárdio;
- Bradicardia também pode ser manifestação de herniação encefálica e, em geral, não responde à atropina;
- Coagulopatias ocorre secundária à hipotermia ou presença de agentes fibrinolíticos circulantes.
- O ramo eferente para o reflexo da tosse inclui o nervo frênico, que pode ser lesado em pessoas com lesões na medula cervical alta. Portanto, testes auxiliares são recomendados neste cenárioDepleção hormonal secundária à disfunção hipotálamo-hipofisária, necessitando de reposição hormonal.
Pré-requisitos para abertura do protocolo
Segundo o CFM (2017), deve-se considerar:
- Presença de lesão encefálica de causa conhecida, irreversível e capaz de causar morte encefálica. A lesão deve estar comprovada por exame de imagem que pode ser tomografia ou ressonância de crânio;
- Ausência de fatores tratáveis que possam confundir o diagnóstico de morte encefálica;Tratamento e observação em hospital pelo período mínimo de seis horas. Quando a causa primária do quadro for encefalopatia hipóxico-isquêmica, o período de tratamento e observação deverá ser de 24 horas, no mínimo
- Temperatura corporal superior a 35°C, saturação de oxigênio acima de 94% e, pressão arterial conforme faixa etária;
- Apresentar escore 3, na Escala de Coma de Glasgow;Ausência incursões ventilatórias voluntárias e estar isento de condições que mesclam o coma (efeito residual das drogas sedativas, neurobloquedores e hipnóticas.
EXAME CLÍNICO
A Resolução CFM n° 21/73/2017 (CRM, 2017) determina que o exame clínico deva ser realizado para confirmação do coma perceptivo, ausência de incursões respiratórias voluntárias e ausência das funções do tronco encefálico; deverá ser realizado por dois médicos distintos não comprometidos com o transplante em si; ambos devem ser capacitados em determinação de ME, preferivelmente por um especialista em Neurologia/Neurocirurgia, Medicina Intensiva ou Medicina de Urgência; constar por dois exames, com intervalo mínimo entre eles, de acordo com faixa etária.
O exame clínico para determinação de ME por Critérios Neurológicos (BD/DNC), foi orientado por Gree et al.(2020) a partir dos procedimentos abaixo:
1) Coma
- Não há evidência de excitação ou consciência à estimulação externa máxima (incluindo estimulação visual, auditiva e tátil nociva).
2) Reflexos pupilares
A. Teste:
- Acenda uma luz brilhante em cada um dos olhos da pessoa, procurando por constrição pupilar e medindo o diâmetro das pupilas. Sugere-se o uso de uma lupa e/ou pupilômetro.
B. Resposta consistente com BD/DNC
- Deve haver ausência de resposta pupilar ipsilateral e contralateral, com pupilas fixas em posição média ou dilatada (≈4-6 mm), em ambos os olhos.
C. Considerações
- Pupilas contraídas não são consistentes com BD/DNC e sugerem a possibilidade de intoxicação por drogas ou síndrome de encarceramento;
- As pupilas podem ter qualquer formato (redondo/oval/irregular);
- Trauma da córnea ou cirurgia oftálmica prévia podem influenciar a reatividade pupilar e impedir uma avaliação adequada, necessitando de testes auxiliares;
- A instilação ocular de drogas pode produzir artificialmente pupilas não reativas transitórias;
- No cenário de anoftalmia ou incapacidade de ver as pupilas, recomenda-se o teste auxiliar.
3) Reflexos oculocefálico (OCR) e oculovestibular (OVR)
A. Teste
- OCR: Gire a cabeça rapidamente horizontalmente para ambos os lados. Não deve haver movimento dos olhos em relação ao movimento da cabeça. Testar verticalmente (opcional);
- OVR: Examinar o canal auditivo para avaliar permeabilidade e membrana timpânica intacta. Eleve a cabeça em 30° para colocar os canais semicirculares horizontais na posição vertical correta. Irrigue com pelo menos 30 mL de água gelada por pelo menos 60 segundos, usando uma seringa ou uma seringa acoplada a um cateter colocado dentro do canal. Teste os dois lados separadamente, com um intervalo de 5 minutos entre eles para permitir que a temperatura da endolinfa se equilibre.
B. Resposta consistente com BD/DNC
- Deve haver ausência de movimentos extraoculares. A detecção de quaisquer movimentos extraoculares não é compatível com BD/DNC.
C. Considerações
- Confirme a integridade da coluna cervical antes de prosseguir com o teste OCR. Se o OCR não puder ser realizado, mas o OVR for realizado e não houver movimentos extraoculares, o teste auxiliar não será necessário;
- Assegurar a integridade da membrana timpânica. A presença de uma membrana timpânica rompida não anula o teste clínico, mas pode causar infecções no ouvido;
- Uma fratura da base do crânio ou do osso temporal petroso pode obliterar a resposta no lado da fratura, e testes auxiliares são recomendados neste caso;
- Edema ou quemose orbital ou escleral grave podem afetar o movimento livre dos globos, e testes auxiliares são recomendados neste caso;
- No cenário de anoftalmia, recomenda-se o teste auxiliar.
4) Reflexo da córnea
A. Teste
- Toque a córnea de ambos os olhos com um cotonete em um bastão na borda externa da íris, aplicando uma leve pressão e observando qualquer movimento da pálpebra.
B. Resposta consistente com BD/DNC
- Nenhum movimento palpebral deve ser visto.
C. Considerações
- Cuidados devem ser tomados para evitar danos à córnea;
- No cenário de anoftalmia, edema orbital grave, transplante de córnea prévio ou edema escleral ou quemose, o teste auxiliar é recomendado.
5) Respostas motoras da face e membros
A. Teste
- Aplique pressão profunda em todos os itens a seguir:
- os côndilos ao nível das articulações temporomandibulares;
- a incisura supraorbital bilateralmente;
- a incisura esternal;
- todas as 4 extremidades, tanto proximal como distalmente;
- Insira um cotonete em uma vareta em cada narina para realizar o teste de “cócegas nasais”
B. Resposta consistente com BD/DNC
- Estímulos nocivos não devem produzir caretas, movimentos dos músculos faciais ou uma resposta motora dos membros que não sejam reflexos mediados pela medula;
- Estímulos nocivos acima do forame magno não devem produzir nenhum movimento na face ou no corpo;
- Estímulos nocivos abaixo do forame magno não devem produzir nenhum movimento na face, mas podem provocar reflexos motores periféricos mediados pela medula.
C. Considerações
- A diferenciação clínica das respostas motoras mediadas pela medula espinhal das respostas motoras mediadas pelo cérebro requer experiência. A consulta com um profissional experiente é recomendada se a origem de uma resposta não for clara. Alternativamente, se a interpretação não for clara, são recomendados testes auxiliares;
- Testes auxiliares são recomendados se uma pessoa tiver um distúrbio neuromuscular grave preexistente, como esclerose lateral amiotrófica ou neuropatia sensorial grave preexistente;
- Testes auxiliares não são necessários se uma pessoa não tiver todos os 4 membros; a ausência de um membro não impede o teste motor para dor nesse lado do corpo;
- Trauma facial grave ou inchaço pode impedir a avaliação da resposta motora facial, portanto, testes auxiliares são recomendados neste cenário.
6) Reflexos de vômito e tosse
A. Teste
- Reflexo de vômito: estimular a parede posterior da faringe bilateralmente com abaixador de língua ou cateter de sucção;
- Reflexo da tosse: estimular a parede traqueobrônquica ao nível da Carina com a colocação endotraqueal profunda de um cateter de sucção.
B. Resposta consistente com BD/DNC
- Ausência de vômito e tosse.
C. Considerações
- O ramo eferente para o reflexo da tosse inclui o nervo frênico, que pode ser lesado em pessoas com lesões na medula cervical alta. Portanto, testes auxiliares são recomendados neste cenário.
Fig 1 . Critérios para abertura do protocolo de morte encefálica
Fonte: Resolução CFM 2173/2017
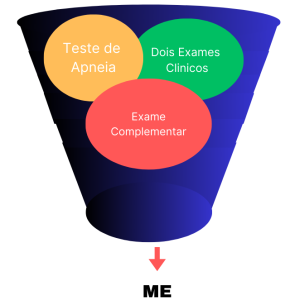
O protocolo de morte encefálica, contempla a execução de dois exames clínicos, um teste de apneia e um exame complementar comprobatório.
Fig 2. Exames protocolo de ME
Fonte: Resolução CFM 2173/2017
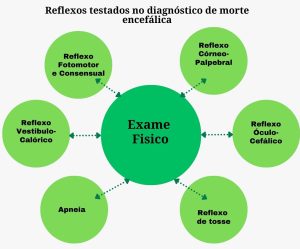
Após a realização de todas as etapas do protocolo (dois exames clínicos + teste de apneia + exame complementar), é feito o diagnóstico de ME. Nesse momento, o paciente é legalmente declarado morto e o termo de declaração de morte encefálica (TDME) deve ser preenchido e enviado para a CET.
Fig 3. Reflexos testados no diagnóstico de morte encefálica
Com o óbito do paciente já comprovado, o diagnóstico deve ser explicado para a família pela equipe médica e todas as dúvidas devem ser esclarecidas.
Caso o paciente seja potencial doador, uma equipe diferente, composta pelos membros da CIHDOTT (Comissão Intra Hospitalar de Doação de Órgãos e Tecidos para Transplantes), deverá entrevistar a família quanto à possibilidade de doação. Se a doação for aprovada, o suporte ao potencial doador de órgãos deve ser mantido até o momento da captação.
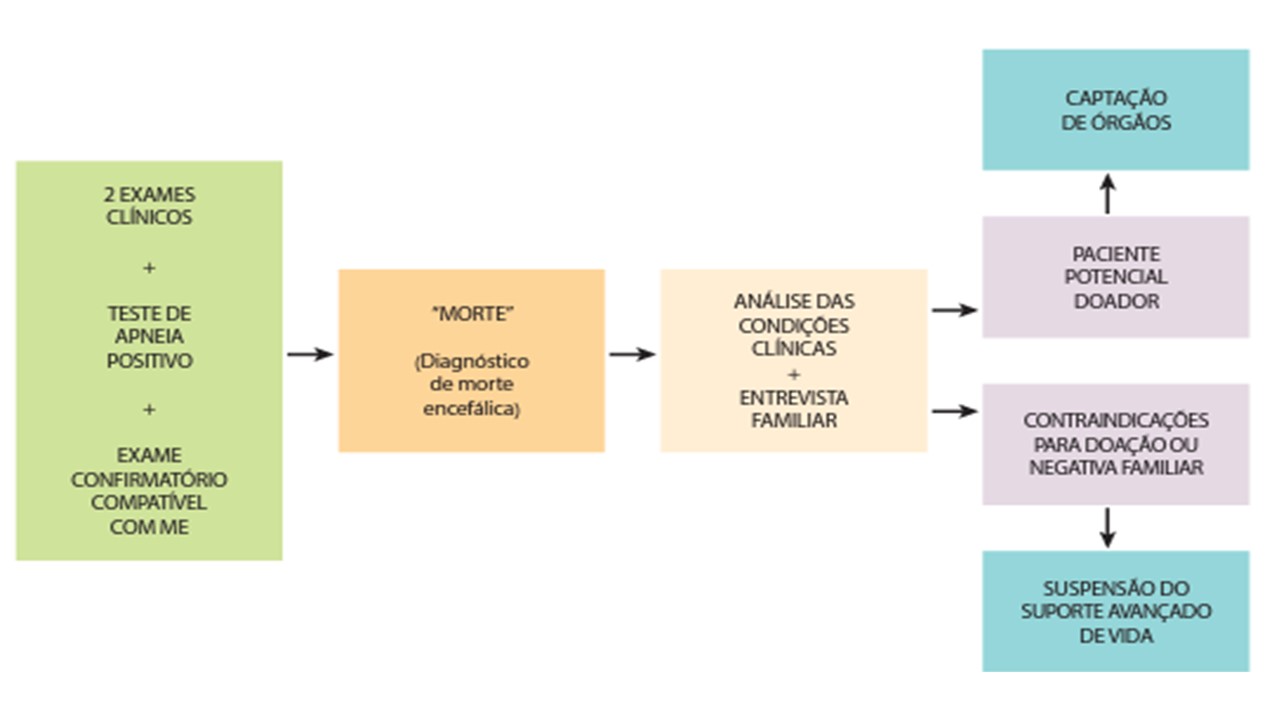
Fig 4. Fluxograma da conduta após diagnóstico de morte encefálica
Fonte: SET-PR, 2013
Nota:
A Resolução do Conselho Federal de Enfermagem, COFEN n° 292, de 2004, normatiza a atuação do Enfermeiro no processo de captação, doação e transplante, e no Art. 1°, enfatiza o compromisso do enfermeiro com o planejamento, execução, coordenação e supervisão da assistência de enfermagem ao PD, para a viabilização dos órgãos a serem doados.
EXAMES LABORATORIAIS
Os exames laboratoriais permitem analisar a condição clínica do PD e a presença de possíveis complicações ou disfunções no organismo. As alterações fisiológicas e bioquímicas ocorrem em todos os sistemas orgânicos e afetam a função dos órgãos. As alterações bioquímicas após a morte encefálica podem interferir na qualidade do enxerto transplantado.
Alguns exames complementares são necessários para monitorização do doador de múltiplos órgãos: eletrólitos (Na, K); uréia e creatinina; glicose; hemograma completo; amilase, testes de função hepática; gasometria arterial; troponina; CK; CK-MB; depuração de creatinina; altura/ peso; diâmetro abdominal; anatomia patológica; cultura de urina, escarro e sangue; radiografia de tórax; eletroencefalograma; coronariografia; balanço hídrico.
Quadro 1- Exames laboratoriais a serem realizados, o intervalo de coleta no cenário da captação
6/6 horas: | Hemoglobina, Plaquetas, Glicemia, TAP. Gasometria arterial. Eletrólitos: sódio, potássio. |
24/24 horas: | Uréia, creatinina. CK, CKMB e troponina. AST, ALT, fosfatase alcalina, bilirrubinas. Amilase. Cálcio, magnésio, fósforo. Raio X tórax, ECG |
Uma vez: | Hemocultura 2 amostras, uri/urocultura. |
Se sangramento: | TAP, TTPa, fibrinogênio e plaquetas |
Se disponível no serviço: | Ultrassom abdominal e ecocardiograma. |
Para efeito deste estudo, foram considerados exames e respectivos valores, conforme descrição abaixo:
Quadro 2 – Fundamentos preconizados pela literatura científica sobre avaliação laboratorial e complementar dos potenciais doadores de órgãos
Avaliação laboratorial | Exames | Valores Considerados |
| Diariamente | Hematológico | Hemoglobina >10g/dl: Hematócrito > 30% Leucograma: entre 3.500 a 11.000 Plaquetas: entre 140.000 a 450.000 por microlitros (ul) |
| Eletrólitos | Sódio: 135ª 145 mEq/L: Potássio:3.5 a 5.5 mEq/L | |
| Função Pulmonar | Potencial de Hidrogênio: 7.35 a 7.45 Pressão parcial de oxigênio: 80 a 100mmHg Pressão parcial de gás carbônico: 35 a 45 mmHg Saturação de oxigênio: 95 a 100% | |
| Função Cardíaca | Creatinina fosfoquinase: homem: 24-190 U/I e mulher: 24-166 U/I Creatinina cinase do musculo cardíaco: > 25UI | |
| Função Renal | Ureia: 10 a50 mg/dl: Creatinina: 0,4 a 1.4mg/dl | |
| Função Hepática | Aspartato aminotransamilase: 7 a 40; Alanina aminotransamilase: 10 a 40; Gama-glutanil transferase: homem9-50 e mulher: 8-40 | |
| Função Pancreática | Glicemia: 100-200 mg/dl: Amilase: 60-160 | |
| Uma vez | Tipagem Sanguínea | Classificação ABO e Fator RH |
| Sorologia | Positiva para vírus da imunodeficiência humana, toxoplasmose, sífilis, doenças de chagas, hepatite B,e C. citomegalovírus, vírus linfotrópicos T humano. |
Podem ser indicados exames de laboratório e de imagem, dependendo da situação. Cada órgão que possivelmente será doado exige uma série de exames específicos. A tabela a seguir expõe os principais exames que devem ser solicitados:
AVALIAR | EXAME |
Classificação sanguínea | Tipagem ABO |
Hematologia | Hemograma, plaquetas |
Eletrólitos | Sódio, potássio, cálcio, magnésio |
Doador de pulmão | Gasometria arterial (coletar após a autorização familiar para doação de pulmão) com os seguintes parâmetros: Volume corrente de 6 a 8 ml/Kg de (“peso ideal”), PEEP= 5 cm H2O, Frequência Respiratória de 14 rpm e FIO2 de 100%. Radiografia de tórax do dia da doação e medida da circunferência torácica. |
Doador de coração | CPK, CKmb, ECG recente, ecocardiograma* e cateterismo cardíaco* |
Doador de rim | Creatinina, uréia, parcial de urina, ultrassonografia de abdome* |
Doador de fígado | AST, ALT, gama GT, fosfatase alcalina, bilirrubinas |
Doador de pâncreas | Glicemia, amilase e lipase |
Sorologias | Serão coletadas pela equipe da CIHDOTT e encaminhadas aos laboratórios pela OPO/CET |
Culturas | **Deverão ser coletadas 02 amostras de hemoculturas (locais diferentes), urocultura e cultura de secreção traqueal. |